Descoberta revolucionária da polilaminina: será que esta descoberta brasileira pode finalmente reverter as lesões na medula espinal?
O vídeo tem apenas trinta segundos, mas foi suficiente para parar o tempo para milhões. Um homem chamado Bruno, paralisado desde 2018, fica na base de uma escada e começa a subir, sem exoesqueleto, sem robótica, apenas seus próprios músculos disparando. Para a internet, foi um milagre viral; para a comunidade científica, foi uma impossibilidade biológica. Mas isso não é mágica.
Esta análise aprofundada do avanço da Polilaminina expõe a realidade de uma terapia brasileira que está reescrevendo as regras da neuro-regeneração. Agora, com uma aprovação regulatória histórica em janeiro de 2026, a “cura” é finalmente real. Ainda assim, uma desoladora letra miúda legal deixou milhões de pacientes esperançosos esperando do outro lado de uma porta trancada.
Principais Conclusões
- A ciência: A Polilaminina cria uma “ponte molecular” na medula espinhal, guiando o recrescimento de neurônios ao imitar o ambiente embrionário
- Os resultados: Em um estudo piloto, 100% dos pacientes agudos recuperaram movimento voluntário. Os ensaios veterinários também mostraram recuperação da marcha em cães cronicamente paralisados
- O obstáculo: Os novos ensaios de 2026 são aprovados apenas para lesões agudas (<72 horas), deixando pacientes crônicos aguardando dados de segurança
- Contexto global: Ao contrário do Neuralink (chips) ou células-tronco, esta é uma reparação biológica estrutural única desenvolvida inteiramente no Brasil
- O desafio: A produção requer coleta de placentas humanas, tornando a produção em massa global um grande desafio logístico
Por Trás das Manchetes: A Busca de 25 Anos
A história da recuperação de Bruno não começou nas redes sociais. Começou vinte e cinco anos atrás em um laboratório tranquilo na Universidade Federal do Rio de Janeiro (UFRJ). A Dra. Tatiana Coelho de Sampaio não estava buscando fama; ela estava caçando uma única molécula chamada Polilaminina.
Enquanto o mundo aplaudia o clipe viral, uma batalha complexa estava se desenrolando nos corredores do órgão regulador de saúde do Brasil, a ANVISA. A agência finalmente aprovou ensaios clínicos humanos este mês, legitimando a ciência, mas criando uma divisão radical. A aprovação é estritamente para lesões agudas (menos de 72 horas), excluindo os mesmos pacientes crônicos que fizeram o vídeo viralizar. Esta é a história interna dessa tensão: a colisão de um genuíno triunfo científico com a realidade desesperada daqueles aguardando uma cura.
Esta é a história interna da Polilaminina: a ciência, a luta e a realidade complexa por trás das manchetes.
O Fantasma na Máquina
Para entender por que a Polilaminina é revolucionária, primeiro temos que entender por que lesões na medula espinhal são tão notoriamente permanentes.
O corpo humano é geralmente excelente em curar. Quebre um osso e ele se une novamente. Corte sua pele e ela se sela. Mas o Sistema Nervoso Central (SNC), o cérebro e a medula espinhal, é diferente. Ele é evolutivamente projetado para se proteger do caos.
Quando a medula espinhal é cortada, a reação imediata do corpo é pânico. A inflamação inunda o local. Para evitar que o dano se espalhe, células especializadas chamadas astrócitos correm e formam uma parede densa e impenetrável conhecida como “cicatriz glial”. Esta cicatriz salva sua vida ao selar a brecha, mas também sela seu destino. Ela atua como uma barreira química e física. Qualquer neurônio que tente crescer através desse espaço atinge a cicatriz, fica confuso com sinais químicos hostis e eventualmente se retrai ou morre.
Por décadas, cientistas jogaram tudo contra essa parede. Eles tentaram células-tronco para substituir os neurônios mortos. Eles tentaram enzimas para dissolver a cicatriz. Eles tentaram implantes elétricos para conectar o sinal. Embora tenha havido sucessos incrementais, nada restaurou consistentemente uma conexão biológica robusta em humanos.
Entre a Dra. Tatiana Coelho de Sampaio
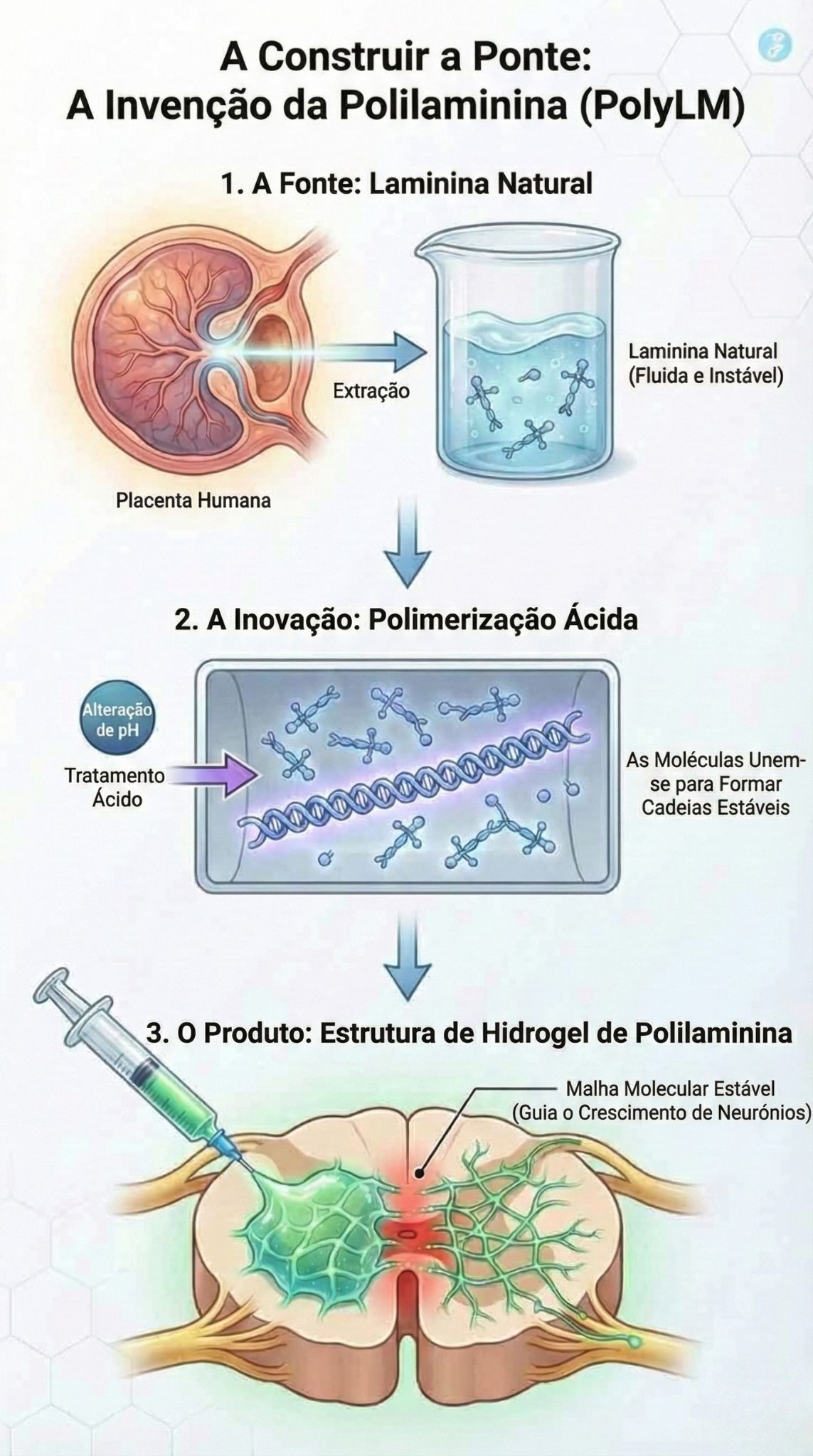
No final da década de 1990, enquanto grande parte do mundo estava obcecada com o potencial recém-descoberto das células-tronco, a Dra. Sampaio estava olhando para algo mais simples: a estrada, não o carro. Ela se concentrou na Laminina, uma proteína abundante na placenta humana e no embrião em desenvolvimento.
No útero, a Laminina é a “rodovia” que diz aos neurônios em crescimento para onde ir. Ela fornece uma pista pegajosa e confortável que encoraja as fibras nervosas a se estenderem. O problema? Em adultos, a Laminina é fluida e instável. Se você a injetar em uma lesão espinhal, ela é lavada ou se degrada antes de poder fazer qualquer bem.
O momento “Eureka” da Dra. Sampaio não foi descobrir a proteína, mas descobrir como congelá-la no tempo.
A Invenção da Polilaminina
O avanço na UFRJ foi um processo de polimerização. Ao tratar a molécula natural de Laminina com um processo ácido específico, a equipe descobriu que podiam fazer as moléculas se unirem, formando longas cadeias estáveis. Eles chamaram essa super-molécula de Polilaminina (PolyLM).
Quando injetada em uma lesão espinhal, a PolyLM não é lavada. Em vez disso, ela se auto-organiza em um hidrogel: uma malha molecular estável que imita o ambiente do cérebro embrionário.
O Mecanismo do “Cavalo de Troia”
A Polilaminina funciona enganando os neurônios do corpo. Quando uma fibra nervosa cortada encontra essa malha de PolyLM, ela recebe um sinal químico que anula o sinal de “pare” da cicatriz glial. O neurônio pensa: “Eu conheço essa superfície. Isso parece o útero. É seguro crescer aqui”.
Os resultados nos testes iniciais foram surpreendentes porque a PolyLM alcançou três coisas simultaneamente que outras terapias não conseguiram:
- Neuroproteção: Reduziu a inflamação massiva que geralmente mata neurônios sobreviventes nos dias após um acidente
- Angiogênese: Promoveu o crescimento de novos vasos sanguíneos, garantindo que o tecido em cicatrização tivesse oxigênio
- Regeneração Axonal: Mais importante, atuou como um trilho físico de orientação. Os neurônios cresceram através da lesão, reconectando-se com o tecido do outro lado
Isso não era sobre colocar novas células (como a terapia com células-tronco); era sobre construir uma ponte para que as próprias células do paciente pudessem cruzar o vale da morte.
| Característica | Terapia com Células-Tronco | Polilaminina (PolyLM) |
| Objetivo Principal | Substituir células mortas por novas | Reparar o ambiente/estrutura |
| Mecanismo | Substituição biológica | Andaime biomimético e orientação |
| Desafio Principal | Rejeição, formação de tumores e crescimento descontrolado | Obtenção de matéria-prima (placenta), estabilidade |
| Status (Brasil) | Experimental/Várias fases | Ensaios Clínicos Fase 1/2 Aprovados (2026) |
Os Dados Clínicos: Realidade versus Esperança
A ciência é lenta, mas os resultados falam alto. Os vídeos virais que surgiram em 2025 vêm de um estudo piloto de “uso compassivo” realizado por volta de 2018. Este não foi um ensaio clínico formal e duplo-cego, mas uma medida desesperada para casos desesperados. Para separar o hype viral da realidade científica, devemos olhar para os pontos de dados específicos gerados pela UFRJ. A evidência é dividida em duas categorias distintas: Animal (Crônico) e Humano (Agudo).
Ensaios em Animais: A Esperança Crônica
A evidência mais forte de que a Polilaminina pode tratar lesões antigas vem da medicina veterinária. A equipe da Dra. Sampaio tratou uma coorte de cães com paraplegia crônica, o que significa que eles estavam paralisados há meses ou anos antes do tratamento.
O resultado: Um número significativo desses cães recuperou a capacidade de andar.
A significância: Isso prova que a “cicatriz glial” (a parede que bloqueia o crescimento nervoso) não é permanente. A Polilaminina foi capaz de remodelar o tecido cicatricial e guiar neurônios através dele, mesmo muito tempo após a lesão inicial. Esta é a âncora científica para a esperança mantida pelos pacientes humanos crônicos.
Ensaios Humanos (Fase 1/Piloto): A Realidade Aguda
A equipe médica administrou Polilaminina a oito pacientes. Estas não eram lesões menores; foram classificadas como transecções “completas” da medula espinhal. Na medicina de trauma padrão, o prognóstico para tais pacientes é sombrio. A recuperação espontânea da função motora ocorre em aproximadamente 15% dos casos, e geralmente é mínima, talvez um movimento de um dedo do pé ou algum retorno da sensação.
- Sujeitos: 8 pacientes com lesões “completas” da medula espinhal
- Momento: Crucialmente, foram tratados dentro de 72 horas do acidente (Agudo)
- O resultado: Dois pacientes morreram de trauma relacionado ao acidente. Dos seis sobreviventes, 100% recuperou algum controle motor voluntário
- Segurança: O estudo confirmou o objetivo principal da Fase 1: o medicamento é seguro. Não houve reações adversas como tumores ou rejeição, que são riscos comuns nas terapias com células-tronco
A Ressalva Crucial
É vital moderar as expectativas. “Regeneração” não significa que um paciente se levanta e corre uma maratona no dia seguinte.
A realidade da recuperação: Tanto em cães quanto em humanos, o retorno da função foi gradual. Os nervos se reconectaram, mas os músculos estavam atrofiados e o cérebro havia “esquecido” como andar.
O papel da reabilitação: O “milagre” exigiu meses de fisioterapia intensa para retreinar as vias neurais. A Polilaminina forneceu o hardware (o cabo), mas o paciente ainda teve que reinstalar o software (os padrões de movimento) através de trabalho duro.
Bruno Drummond, o paciente agora famoso nas redes sociais, foi um dos sobreviventes. Ele não apenas recuperou a sensação; ele recuperou a capacidade de acionar os músculos de suas pernas. A terapia não o tornou “perfeito”; a reabilitação foi exaustiva e levou anos, mas deu a ele o hardware biológico com o qual trabalhar.
“Muda o paradigma”, disse a Dra. Sampaio em uma entrevista anterior com a mídia brasileira. “Não estamos apenas gerenciando uma deficiência. Estamos revertendo o evento biológico da paralisia”.
A Decisão da ANVISA: Janeiro de 2026
Isso nos traz ao presente. Em 6 de janeiro de 2026, a Agência Reguladora de Saúde do Brasil (ANVISA) emitiu a autorização que mudou tudo. Eles aprovaram o Ensaio Clínico de Fase 1/2.
Mas a aprovação veio com limites rigorosos, projetados para proteger os pacientes, mas destinados a frustrar o público.
Os Critérios de Inclusão
O novo ensaio não está aberto para todos. É impiedosamente específico:
- Janela de lesão: Deve ser tratado dentro de 72 horas do acidente
- Localização da lesão: Região torácica (vértebras T2 a T10)
- Idade: Adultos (18-72)
- Condição: Clinicamente estável
Por Que Excluir Pacientes Crônicos?
Para o leigo, isso parece cruel. Para o regulador, é uma necessidade ética. Em uma lesão aguda (fresca), o ambiente é caótico, mas fluido. A cicatriz ainda não se formou. Provar a segurança aqui é o primeiro passo. Se você injetar uma nova substância experimental em um paciente crônico que está estável há 10 anos, e algo der errado (por exemplo, infecção, tumor, reação adversa), você pode tirar a pouca independência que lhe resta.
Além disso, de uma perspectiva de dados científicos, os ensaios agudos são mais “limpos”. Se você tratar uma lesão fresca e o paciente andar, você sabe que é o medicamento. Se você tratar um paciente crônico que faz reabilitação há 10 anos, as variáveis são mais confusas.
A lógica da ANVISA é: Prove que é seguro nos casos frescos primeiro. Se isso funcionar, então, e somente então, abrimos a porta para os milhões crônicos.
A Corrida Global: Polilaminina versus O Mundo
O Brasil não está sozinho na corrida para curar a paralisia. Para entender a importância da aprovação da ANVISA, é preciso olhar para a competição.
Atualmente, o principal rival da Polilaminina é o NVG-291, um medicamento desenvolvido pela empresa canadense de biotecnologia NervGen. Os dois medicamentos representam filosofias opostas. O NVG-291 atua como um “detergente molecular”, removendo os sinais químicos no tecido cicatricial que dizem aos neurônios para parar de crescer. A Polilaminina, em contraste, atua como uma “ponte molecular”, pavimentando uma nova estrada sobre o dano.
A distinção é crítica para os pacientes. A NervGen está atualmente testando seu medicamento em pacientes crônicos (aqueles lesionados há até 10 anos), visando agressivamente o mercado que os reguladores do Brasil consideraram proibido por enquanto.
Enquanto isso, nos Estados Unidos, a Neuralink (empresa de Elon Musk) está buscando uma solução digital: contornando a lesão biológica completamente com chips.
O veredito: Enquanto a Neuralink oferece uma solução tecnológica alternativa, e a NervGen oferece uma liberação química, a Polilaminina permanece única como uma reparação biológica estrutural. É a única terapia que tenta reconstruir fisicamente a “rodovia” da medula espinhal usando os próprios projetos embrionários do corpo.
Como Se Compara: Uma Visão Geral
Para entender a singularidade da Polilaminina, devemos compará-la com os outros dois pesos pesados no campo: Neuralink de Elon Musk e as “Moléculas Dançantes” da Universidade Northwestern.
| Característica | Polilaminina (Brasil) | Neuralink (EUA) | “Moléculas Dançantes” (EUA) |
| Abordagem | Reparação Biológica | Desvio Digital | Mimetismo Sintético |
| Mecanismo | Usa proteína natural (placenta) para fechar a lacuna | Usa um microchip para transmitir sinais cerebrais diretamente para dispositivos/membros | Usa nanofibras sintéticas para imitar proteínas e sinalizar células |
| Invasividade | Baixa (Injeção única) | Alta (Cirurgia cerebral/Implante) | Baixa (Injeção única) |
| Status | Ensaios Clínicos Fase 1/2 (Agudo) | Ensaios Humanos (interface BCI) | Designação de Medicamento Órfão pela FDA (Pré-clínico/Inicial) |
| Vantagem | Integração Natural: O corpo reconhece a proteína. Sem baterias ou fios | Controle Imediato: contorna completamente a lesão | Escalabilidade: Material sintético é mais fácil de produzir em massa do que placenta |
Por Que A Abordagem do Brasil É Única

A Neuralink é uma solução “protética”; ela dá uma maneira de operar apesar da lesão. A Polilaminina é uma solução “restauradora”; ela tenta consertar a lesão em si. Ao contrário das “Moléculas Dançantes”, que são sintéticas, a Polilaminina usa o material biológico exato (Laminina) que a natureza usa para construir o sistema nervoso em primeiro lugar, potencialmente oferecendo uma “linguagem” mais compatível para nossas células.
O “Vale da Morte”: Fabricação e Logística
Por que levou 25 anos? Se os resultados são tão bons, por que isso não estava em hospitais há uma década? A resposta está na realidade pouco glamourosa da biofabricação.
A Polilaminina não é um químico sintético que você pode misturar em um tanque como Aspirina. É um produto biológico. Seu material fonte é a placenta humana. Para tratar um único paciente, você precisa de uma quantidade específica de Laminina purificada. Para tratar milhares, você precisa de uma cadeia de suprimentos que rivaliza com o sistema de doação de sangue da Cruz Vermelha.
- Coleta: Você precisa de uma rede de maternidades para coletar placentas (que geralmente são resíduos médicos)
- Triagem: Cada placenta deve ser testada para HIV, Hepatite e outros patógenos
- Extração: O tecido deve ser processado para extrair a proteína Laminina
- Polimerização: O processo proprietário (de propriedade da UFRJ e Cristália) o transforma em PolyLM
- Esterilização: Deve ser tornado seguro para injeção na medula espinhal, uma área altamente sensível
Por anos, o projeto definhou no que os investidores chamam de “Vale da Morte”: a lacuna entre um resultado bem-sucedido de laboratório acadêmico e o financiamento massivo necessário para construir uma fábrica. O ponto de virada foi a parceria com a Cristália, uma gigante farmacêutica brasileira conhecida por sua ousadia na inovação local. A Cristália apostou no projeto, investindo milhões para construir o processo industrial necessário para escalar isso.
A Colisão de Ciência versus Hype
A saga do avanço da Polilaminina está agora entrando em sua fase mais perigosa: a colisão de Ciência versus Hype.
O Problema do “Clube de Compradores de Dallas”
Com o sucesso viral da história de Bruno, o Brasil provavelmente verá uma onda de “judicialização” da saúde. Pacientes com lesões crônicas podem processar o estado ou a universidade, exigindo acesso ao medicamento sob leis de “Direito de Tentar” ou motivos de uso compassivo. Isso coloca os pesquisadores em um vínculo ético impossível: eles querem ajudar, mas distribuir o medicamento fora do ensaio pode contaminar os dados e fazer com que todo o projeto seja encerrado pelos reguladores.
O Holofote Global
Até recentemente, esta era uma história brasileira. Agora, é global. A FDA dos EUA e a EMA europeia estão observando de perto. Se o ensaio brasileiro de Fase 1/2 replicar a taxa de sucesso de 100% do estudo piloto, veremos uma corrida internacional para licenciar a tecnologia. Isso levanta questões de soberania biológica. A tecnologia é brasileira. A matéria-prima (placentas) é brasileira. Será o medicamento final acessível para os brasileiros, ou será licenciado para um conglomerado global e vendido de volta com um prêmio?
O Gargalo de Fabricação
Mesmo se o ensaio for um sucesso, a cadeia de suprimentos de placentas é um fator limitante. A biologia sintética, criar Laminina em levedura ou bactérias, é o próximo obstáculo necessário. A pesquisa está em andamento, mas atualmente, a “coisa real” ainda é necessária para que a polimerização funcione corretamente.
O Caminho à Frente: Cronograma
Com a aprovação da ANVISA em janeiro de 2026, o relógio começou oficialmente. Aqui está o roteiro realista para o que acontece a seguir:
2026-2027: Ensaios de Fase 1/2 (O Passo Atual)
- Objetivo: Confirmar segurança e eficácia em um grupo maior de pacientes Agudos (lesões T2-T10 dentro de 72 horas).
- Restrição: Esta fase é estritamente controlada. Nenhum paciente crônico será admitido ainda. Os dados desta fase são necessários para provar que a injeção não causa danos em uma lesão fresca.
2028+: Ensaios de Fase 3 (O Grande Obstáculo)
- Objetivo: Este é o estudo massivo, multicêntrico necessário para a aprovação final do medicamento. Envolverá centenas de pacientes em diferentes hospitais.
- A lacuna de financiamento: Esta fase custa dezenas de milhões de dólares. Enquanto a UFRJ e a Faperj (financiamento estadual) levaram a tocha até agora, parceiros globais ou investimento governamental massivo serão necessários para financiar um ensaio desta magnitude.
A Questão “Crônica”
Se a Fase 1/2 for bem-sucedida em pacientes agudos, a equipe provavelmente solicitará uma designação de “terapia inovadora” ou um ensaio paralelo para pacientes Crônicos, citando os dados bem-sucedidos em cães. Este é provavelmente o ponto mais cedo (2-3 anos a partir de agora) em que pacientes crônicos podem acessar legalmente o medicamento em um ambiente de ensaio.
Palavras Finais: Um Amanhecer Cauteloso
Por vinte e cinco anos, a Dra. Tatiana Coelho de Sampaio trabalhou silenciosamente na UFRJ, alimentada não por milhões de biotecnologia, mas por financiamento público e uma crença obstinada de que a medula espinhal pode se reparar. Hoje, o segredo está revelado, e as imagens de Bruno andando são prova indelével.
Para pacientes crônicos, a espera é dolorosa, complicada pela cautela regulatória que atualmente restringe o medicamento a casos agudos. No entanto, o paradigma mudou. Este avanço da Polilaminina prova que a espera não é mais por um milagre que já aconteceu no laboratório. A espera agora é simplesmente para que os ensaios de segurança alcancem a ciência. A ponte foi construída; agora, a humanidade deve aprender a atravessá-la com segurança.




